Jeder zweite Erwachsene in Deutschland leidet an Parodontitis – doch viele wissen nichts davon. Diese chronische Entzündung des Zahnhalteapparats entwickelt sich oft schleichend und wird häufig erst bemerkt, wenn bereits irreversible Schäden entstanden sind. Parodontitis ist nicht nur die Hauptursache für Zahnverlust im Erwachsenenalter, sondern steht auch in Verbindung mit Herz-Kreislauf-Erkrankungen und Diabetes. In diesem umfassenden Ratgeber erfahren Sie, wie Sie Parodontitis erkennen, welche Symptome auf eine Erkrankung hinweisen, in welchen Stadien sie verläuft und wann Sie unbedingt einen Zahnarzt aufsuchen sollten.
Was ist Parodontitis und warum ist sie so gefährlich?
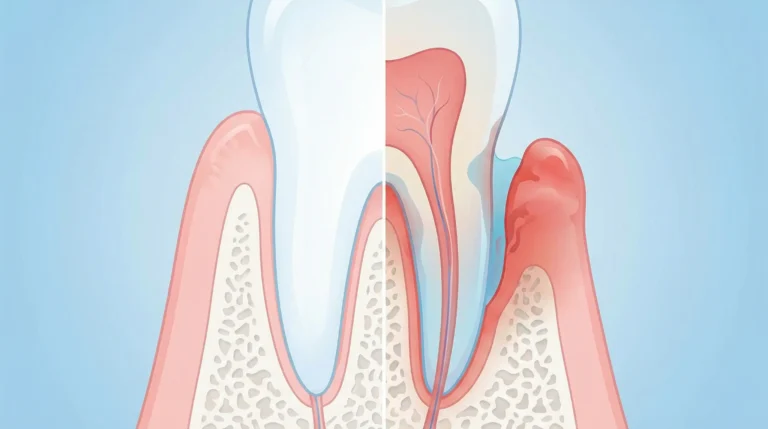
Parodontitis, umgangssprachlich oft als Parodontose bezeichnet, ist eine bakterielle Entzündung des Zahnbetts. Sie beginnt meist mit einer Zahnfleischentzündung (Gingivitis) und breitet sich auf den gesamten Zahnhalteapparat aus – einschließlich Kieferknochen, Zahnwurzelhaut und Zahnfleisch. Laut der Fünften Deutschen Mundgesundheitsstudie (DMS V) sind etwa 52% der Erwachsenen zwischen 35 und 44 Jahren von einer parodontalen Erkrankung betroffen.
Die Gefahr der Parodontitis liegt in ihrem schleichenden Verlauf. Während die Erkrankung fortschreitet, bilden sich Zahntaschen, in denen sich Bakterien ansiedeln. Diese Bakterien produzieren Giftstoffe, die das Gewebe zerstören und den Kieferknochen abbauen. Ohne Behandlung führt dies unweigerlich zu Zahnverlust. Zudem gelangen die Bakterien über die Blutbahn in den gesamten Körper und können Entzündungsprozesse verstärken.
Zusammenhang mit Allgemeinerkrankungen
Wissenschaftliche Studien belegen einen deutlichen Zusammenhang zwischen Parodontitis und systemischen Erkrankungen. Menschen mit unbehandelter Parodontitis haben ein 1,5- bis 2-fach erhöhtes Risiko für Herzinfarkt und Schlaganfall. Bei Diabetikern erschwert die chronische Entzündung die Blutzuckereinstellung, während umgekehrt ein schlecht eingestellter Diabetes das Parodontitis-Risiko erhöht.
| Erkrankung | Erhöhtes Risiko bei Parodontitis | Mechanismus |
|---|---|---|
| Herz-Kreislauf-Erkrankungen | +50-100% | Bakterien und Entzündungsmediatoren gelangen in Blutgefäße |
| Diabetes mellitus | Wechselwirkung | Erschwerte Blutzuckerkontrolle durch chronische Entzündung |
| Frühgeburt | +7-fach | Entzündungsstoffe können Wehen auslösen |
| Rheumatoide Arthritis | +2-fach | Gemeinsame Entzündungsmechanismen |
| Atemwegserkrankungen | +2-3-fach | Aspiration von Bakterien in die Lunge |

Erfahren Sie, wie Sie mit der richtigen Zahnzusatzversicherung hohe Kosten für Parodontitis-Behandlungen vermeiden – kostenlose Expertenberatung
Parodontitis Symptome: Die wichtigsten Warnzeichen
Die Herausforderung beim Parodontitis erkennen liegt darin, dass die Erkrankung im Frühstadium oft schmerzfrei verläuft. Viele Betroffene bemerken die Symptome erst, wenn bereits fortgeschrittene Schäden vorliegen. Achten Sie daher besonders auf folgende Anzeichen:
Zahnfleischbluten – Das häufigste Frühsymptom
Zahnfleischbluten ist eines der ersten und häufigsten Parodontitis-Symptome. Wenn Ihr Zahnfleisch beim Zähneputzen oder beim Benutzen von Zahnseide blutet, sollten Sie dies nicht als normal abtun. Gesundes Zahnfleisch blutet nicht. Die Zahnfleischbluten Ursachen liegen meist in einer bakteriellen Entzündung, die sich ohne Behandlung zu einer Parodontitis entwickeln kann.
Wichtig zu wissen: Raucher bemerken Zahnfleischbluten oft später, da Nikotin die Blutgefäße verengt und die Durchblutung reduziert. Dies täuscht eine bessere Zahnfleischgesundheit vor, während die Erkrankung unbemerkt fortschreitet.
Weitere typische Parodontose Anzeichen
- Geschwollenes, gerötetes Zahnfleisch: Gesundes Zahnfleisch ist blassrosa und fest. Bei Entzündung schwillt es an, wird dunkelrot und fühlt sich weich an.
- Zahnfleischrückgang: Die Zähne erscheinen länger, da sich das Zahnfleisch zurückzieht. Dies ist ein Zeichen für fortgeschrittene Gewebezerstörung.
- Mundgeruch und schlechter Geschmack: Bakterien in den Zahntaschen produzieren schwefelhaltige Verbindungen, die zu fauligem Mundgeruch führen.
- Empfindliche Zähne: Freiliegende Zahnhälse reagieren besonders auf Kälte, Hitze oder Süßes.
- Lockere Zähne: Im fortgeschrittenen Stadium verlieren Zähne ihren Halt durch Knochenabbau.
- Eiterbildung: Aus den Zahntaschen kann sich bei Druck Eiter entleeren – ein Zeichen für eine akute Infektion.
- Zahnwanderung: Zähne verschieben sich, Lücken entstehen oder die Bisslage verändert sich.
| Symptom | Stadium | Dringlichkeit | Reversibilität |
|---|---|---|---|
| Gelegentliches Zahnfleischbluten | Gingivitis | Mittelfristig (2-4 Wochen) | Vollständig reversibel |
| Regelmäßiges Bluten + Schwellung | Frühe Parodontitis | Kurzfristig (1-2 Wochen) | Teilweise reversibel |
| Zahnfleischrückgang sichtbar | Moderate Parodontitis | Sofort (innerhalb 1 Woche) | Nicht reversibel, aber stoppbar |
| Lockere Zähne, Eiter | Schwere Parodontitis | Notfall (sofort) | Schadensbegrenzung möglich |
Die vier Stadien der Parodontitis
Um Parodontitis richtig erkennen und einordnen zu können, ist es wichtig, die verschiedenen Stadien zu kennen. Die moderne Klassifikation unterscheidet vier Schweregrade, die sich nach dem Ausmaß des Gewebeverlusts richten.
Stadium 1: Initiale Parodontitis
Im ersten Stadium ist der Knochenabbau minimal (weniger als 15% der Wurzellänge). Die Zahntaschen sind 3-4 mm tief. Zu diesem Zeitpunkt zeigen sich meist nur leichte Symptome wie gelegentliches Zahnfleischbluten. Eine professionelle Zahnreinigung und verbesserte Mundhygiene können die Erkrankung in diesem Stadium oft noch stoppen.
Stadium 2: Moderate Parodontitis
Der Knochenverlust beträgt 15-33% der Wurzellänge, Zahntaschen sind 4-5 mm tief. Zahnfleischrückgang wird sichtbar, Zähne können bereits leicht empfindlich sein. In diesem Stadium ist eine systematische Parodontitis-Therapie notwendig, die über die einfache Zahnreinigung hinausgeht.
Stadium 3: Fortgeschrittene Parodontitis
Mehr als 33% der Wurzellänge sind vom Knochenabbau betroffen, Zahntaschen sind tiefer als 6 mm. Zähne können bereits gelockert sein, Zahnwanderungen treten auf. Die Behandlung ist komplex und kann chirurgische Maßnahmen erfordern. Ohne Behandlung droht Zahnverlust.
Stadium 4: Schwere Parodontitis
Massiver Knochenabbau (mehr als 50% der Wurzellänge), sehr tiefe Zahntaschen (über 7 mm), deutlich lockere oder bereits verlorene Zähne. Die Kaufunktion ist beeinträchtigt. Eine umfassende Therapie ist dringend erforderlich, oft sind Zahnimplantate oder anderer Zahnersatz notwendig.
| Stadium | Taschentiefe | Knochenverlust | Behandlungsansatz | Kosten ca. |
|---|---|---|---|---|
| Stadium 1 | 3-4 mm | <15% | Professionelle Zahnreinigung, Mundhygiene-Optimierung | 150-300 € |
| Stadium 2 | 4-5 mm | 15-33% | Systematische Parodontitis-Therapie (geschlossenes Verfahren) | 400-800 € |
| Stadium 3 | 6-7 mm | 33-50% | Offene Parodontalchirurgie, ggf. regenerative Maßnahmen | 1.000-2.500 € |
| Stadium 4 | >7 mm | >50% | Komplexe Therapie, oft Zahnersatz notwendig | 3.000-8.000 €+ |

Schützen Sie sich vor hohen Behandlungskosten – unsere Experten finden die passende Zahnzusatzversicherung für Sie
Risikofaktoren: Wer ist besonders gefährdet?
Parodontitis entsteht nicht bei jedem Menschen gleich schnell. Bestimmte Faktoren erhöhen das Risiko erheblich und sollten beim Parodontitis erkennen berücksichtigt werden.
Rauchen – Der größte vermeidbare Risikofaktor
Raucher haben ein 5- bis 6-fach erhöhtes Risiko für Parodontitis. Nikotin verengt die Blutgefäße, reduziert die Immunabwehr im Zahnfleisch und beeinträchtigt die Wundheilung. Zudem maskiert Rauchen oft die Symptome, da das typische Zahnfleischbluten ausbleibt. Studien zeigen, dass etwa 70% der schweren Parodontitis-Fälle bei Rauchern auftreten.
Genetische Veranlagung
Etwa 30% der Bevölkerung haben eine genetische Prädisposition für Parodontitis. Bei diesen Menschen reagiert das Immunsystem überschießend auf bakterielle Reize, was zu verstärktem Gewebeabbau führt. Ein Gentest kann diese Veranlagung nachweisen und ermöglicht eine intensivere Prophylaxe.
Diabetes mellitus
Diabetiker haben ein 3-fach erhöhtes Parodontitis-Risiko. Erhöhte Blutzuckerwerte schwächen das Immunsystem und fördern Entzündungen. Gleichzeitig erschwert eine unbehandelte Parodontitis die Blutzuckereinstellung – ein Teufelskreis. Bei Diabetikern ist eine besonders engmaschige zahnärztliche Kontrolle wichtig.
Weitere Risikofaktoren
- Stress: Chronischer Stress schwächt das Immunsystem und fördert Zähneknirschen, was die Zähne zusätzlich belastet.
- Mangelnde Mundhygiene: Unzureichendes Zähneputzen und fehlende Zahnzwischenraumpflege ermöglichen bakterielle Plaquebildung.
- Schwangerschaft: Hormonelle Veränderungen können das Zahnfleisch empfindlicher machen (“Schwangerschaftsgingivitis”).
- Medikamente: Bestimmte Blutdrucksenker, Immunsuppressiva oder Antiepileptika können Zahnfleischwucherungen verursachen.
- Mangelernährung: Vitamin-C-Mangel, Vitamin-D-Mangel und unausgewogene Ernährung schwächen die Abwehrkräfte.
- Übergewicht: Adipositas geht mit chronischen Entzündungsprozessen im Körper einher.
| Risikofaktor | Risikoerhöhung | Beeinflussbar | Präventionsmaßnahme |
|---|---|---|---|
| Rauchen | 5-6-fach | Ja | Rauchentwöhnung, professionelle Unterstützung |
| Genetik | 2-3-fach | Nein | Intensivere Prophylaxe, häufigere Kontrollen |
| Diabetes | 3-fach | Teilweise | Optimale Blutzuckereinstellung, engmaschige Kontrolle |
| Stress | 2-fach | Ja | Stressmanagement, Entspannungstechniken |
| Mangelnde Hygiene | 4-5-fach | Ja | Optimierte Putztechnik, Zahnseide, Interdentalbürsten |
Wie wird Parodontitis diagnostiziert?
Um Parodontitis sicher erkennen zu können, führt der Zahnarzt eine systematische Untersuchung durch. Diese umfasst mehrere Schritte und liefert ein genaues Bild über den Zustand Ihres Zahnhalteapparats.
Parodontaler Screening-Index (PSI)
Der PSI ist ein standardisiertes Verfahren zur Früherkennung von Parodontalerkrankungen. Dabei wird das Gebiss in sechs Abschnitte unterteilt und jeder Bereich mit einer speziellen Sonde untersucht. Die Messung erfolgt an mehreren Stellen pro Zahn und erfasst die Taschentiefe sowie Blutungsneigung. Der PSI-Code reicht von 0 (gesund) bis 4 (schwere Parodontitis).
Parodontaler Befund (PA-Status)
Bei auffälligem PSI-Befund folgt eine detaillierte Untersuchung. Der Zahnarzt misst an jedem Zahn an sechs Stellen die Taschentiefe, prüft die Blutungsneigung, dokumentiert Zahnfleischrückgang und testet die Zahnbeweglichkeit. Diese Daten werden in einem Parodontalstatus festgehalten und dienen als Grundlage für die Therapieplanung.
Röntgendiagnostik
Röntgenaufnahmen zeigen den Zustand des Kieferknochens und das Ausmaß des Knochenabbaus. Meist werden Panoramaaufnahmen oder einzelne Zahnfilme angefertigt. Sie ermöglichen die genaue Einstufung des Parodontitis-Stadiums und sind wichtig für die Verlaufskontrolle.
Mikrobiologische Tests
In manchen Fällen wird eine Probe aus den Zahntaschen entnommen und im Labor auf spezifische Parodontitis-Bakterien untersucht. Dies ist besonders sinnvoll bei aggressiven Verlaufsformen oder wenn die Standardtherapie nicht anschlägt. Die Ergebnisse können die Therapie gezielt steuern, etwa durch den Einsatz spezifischer Antibiotika.
Genetische Tests
Ein Gentest kann die individuelle Anfälligkeit für Parodontitis bestimmen. Bei positiver genetischer Belastung sind intensivere Prophylaxemaßnahmen und häufigere Kontrollen empfehlenswert.
Wann Sie unbedingt zum Zahnarzt sollten
Viele Menschen zögern den Zahnarztbesuch hinaus, besonders wenn keine akuten Schmerzen bestehen. Bei Parodontitis ist dies jedoch fatal, da die Erkrankung schleichend voranschreitet und jeder verlorene Monat zu irreversiblen Schäden führen kann.
Alarmsignale, die sofortiges Handeln erfordern
Suchen Sie umgehend einen Zahnarzt auf, wenn Sie folgende Symptome bemerken:
- Regelmäßiges Zahnfleischbluten beim Putzen oder spontan
- Anhaltend geschwollenes, dunkelrotes Zahnfleisch
- Sichtbarer Zahnfleischrückgang oder länger wirkende Zähne
- Persistierender Mundgeruch trotz gründlicher Mundhygiene
- Lockere Zähne oder Veränderungen der Zahnstellung
- Eiteraustritt aus dem Zahnfleisch
- Schmerzempfindliche Zähne ohne erkennbare Ursache
- Veränderungen beim Zubeißen oder beim Zusammenpassen der Zähne
Regelmäßige Kontrolluntersuchungen
Auch ohne akute Symptome sollten Sie mindestens zweimal jährlich zur zahnärztlichen Kontrolle gehen. Bei Risikopatienten (Raucher, Diabetiker, genetische Veranlagung) sind vierteljährliche Kontrollen empfehlenswert. Die professionelle Zahnreinigung sollte je nach individuellem Risiko ein- bis viermal jährlich durchgeführt werden.
Wichtig: Nutzen Sie Ihr Bonusheft konsequent. Lückenlos geführte Bonushefte erhöhen den Festzuschuss der Krankenkasse bei notwendigem Zahnersatz von 60% auf bis zu 75%.

Professionelle Zahnreinigung und Parodontitis-Behandlung können teuer werden – finden Sie jetzt die passende Absicherung
Behandlungsmöglichkeiten bei Parodontitis
Die gute Nachricht: Parodontitis ist behandelbar. Je früher die Therapie beginnt, desto besser sind die Erfolgsaussichten. Die Behandlung erfolgt in mehreren Phasen und erfordert Ihre aktive Mitarbeit.
Phase 1: Vorbehandlung und Mundhygiene-Optimierung
Zunächst werden Sie in optimaler Putztechnik geschult. Dies umfasst die richtige Verwendung von Zahnbürste, Zahnseide und Interdentalbürsten. Eine professionelle Zahnreinigung entfernt harte und weiche Beläge oberhalb des Zahnfleischrands. Erst wenn Sie Ihre Mundhygiene optimiert haben, folgt die eigentliche Therapie.
Phase 2: Systematische Parodontitis-Therapie
Die Hauptbehandlung erfolgt meist unter örtlicher Betäubung. Mit speziellen Instrumenten (Küretten, Ultraschallgeräten) werden bakterielle Beläge und entzündetes Gewebe aus den Zahntaschen entfernt. Die Wurzeloberflächen werden geglättet, um erneute Bakterienanlagerung zu erschweren. Diese Behandlung erfolgt in ein bis zwei Sitzungen und wird seit 2021 von den gesetzlichen Krankenkassen übernommen.
Phase 3: Chirurgische Therapie (bei Bedarf)
Bei tiefen Taschen (über 6 mm) oder hartnäckigen Entzündungen kann ein chirurgischer Eingriff notwendig sein. Dabei wird das Zahnfleisch aufgeklappt, um direkten Zugang zu den Wurzeloberflächen zu erhalten. In manchen Fällen können regenerative Verfahren (Knochenaufbau, Schmelz-Matrix-Proteine) eingesetzt werden, um verloren gegangenes Gewebe teilweise wiederherzustellen.
Phase 4: Unterstützende Parodontitis-Therapie (UPT)
Nach der aktiven Behandlung ist eine lebenslange Nachsorge entscheidend. Alle 3-6 Monate sollten professionelle Zahnreinigungen und Kontrolluntersuchungen erfolgen. Ohne konsequente UPT kommt es bei etwa 80% der Patienten innerhalb von 5 Jahren zu einem Rückfall.
| Behandlungsphase | Maßnahmen | Dauer | Kassenleistung | Eigenanteil ca. |
|---|---|---|---|---|
| Vorbehandlung | Mundhygiene-Schulung, PZR | 1-2 Sitzungen | Nein | 80-150 € pro PZR |
| Geschlossene Kürettage | Reinigung der Taschen ohne OP | 1-2 Sitzungen | Ja (seit 2021) | 0-200 € (Zusatzleistungen) |
| Offene Parodontalchirurgie | Chirurgischer Zugang, Regeneration | Mehrere Sitzungen | Teilweise | 300-1.500 € pro Quadrant |
| Nachsorge (UPT) | PZR, Kontrollen, Nachreinigung | Lebenslang, alle 3-6 Mon. | Nein | 80-150 € pro Sitzung |
Moderne Therapieverfahren
Neben den klassischen Verfahren gibt es ergänzende Behandlungsoptionen:
- Laser-Therapie: Bakterien werden mit Laserlicht abgetötet, Gewebe schonend entfernt
- Photodynamische Therapie: Kombination aus Farbstoff und Lichtaktivierung zur Bakterienreduktion
- Antibiotika: Bei aggressiven Formen oder speziellen Bakterienstämmen
- Probiotika: Unterstützung der gesunden Mundflora
Vorbeugen ist besser als heilen: Parodontitis-Prophylaxe
Die beste Strategie gegen Parodontitis ist die Vorbeugung. Mit konsequenter Mundhygiene und regelmäßiger professioneller Betreuung lässt sich das Risiko erheblich senken.
Die optimale häusliche Mundhygiene
Zweimal täglich mindestens zwei Minuten Zähneputzen ist die Basis. Verwenden Sie eine Zahnbürste mit weichen bis mittelharten Borsten oder eine elektrische Zahnbürste. Die Putztechnik ist wichtiger als der Druck – zu festes Schrubben schadet dem Zahnfleisch mehr als es nützt.
Mindestens genauso wichtig ist die Reinigung der Zahnzwischenräume, wo sich 40% der Zahnoberflächen befinden. Nutzen Sie täglich Zahnseide oder Interdentalbürsten. Eine antibakterielle Mundspülung kann ergänzend helfen, ersetzt aber niemals die mechanische Reinigung.
Ernährung für gesundes Zahnfleisch
Eine ausgewogene Ernährung unterstützt die Zahnfleischgesundheit. Wichtige Nährstoffe sind:
- Vitamin C: Stärkt das Bindegewebe und die Immunabwehr (Zitrusfrüchte, Paprika, Brokkoli)
- Vitamin D: Wichtig für Knochengesundheit und Immunsystem (Fisch, Eier, Sonnenlicht)
- Omega-3-Fettsäuren: Entzündungshemmende Wirkung (Fisch, Leinöl, Walnüsse)
- Antioxidantien: Schutz vor Zellschäden (grünes Gemüse, Beeren, grüner Tee)
- Kalzium: Stärkt Knochen und Zähne (Milchprodukte, grünes Gemüse)
Reduzieren Sie zuckerhaltige Snacks und Getränke. Zucker fördert nicht nur Karies, sondern auch entzündliche Prozesse im Zahnfleisch.
Professionelle Prophylaxe
Die professionelle Zahnreinigung sollte je nach Risikoprofil ein- bis viermal jährlich erfolgen. Dabei werden auch schwer zugängliche Stellen gründlich gereinigt und Verfärbungen entfernt. Viele Zahnzusatzversicherungen übernehmen die Kosten für die PZR vollständig.
| Risikoprofil | PZR-Frequenz | Kosten pro Jahr | Empfehlung |
|---|---|---|---|
| Niedrig (gesund, keine Risikofaktoren) | 1-2x jährlich | 160-300 € | Mindeststandard für alle |
| Mittel (Raucher, Stress, Familie) | 3x jährlich | 240-450 € | Präventive Intensivierung |
| Hoch (Diabetes, Genetik, Vorerkrankung) | 4x jährlich | 320-600 € | Engmaschige Kontrolle notwendig |
| Nach Parodontitis-Therapie | 4x jährlich (UPT) | 320-600 € | Lebenslang erforderlich |
Kosten der Parodontitis-Behandlung und Versicherungsschutz
Die Kosten für Parodontitis-Behandlung und -Prophylaxe können erheblich sein, besonders wenn die Erkrankung fortgeschritten ist oder eine lebenslange Nachsorge erforderlich wird.
Was zahlt die gesetzliche Krankenkasse?
Seit Juli 2021 übernehmen die gesetzlichen Krankenkassen die systematische Parodontitis-Therapie als Regelleistung. Dies umfasst:
- Vorbehandlung mit Mundhygiene-Instruktion
- Geschlossene Kürettage (Reinigung der Taschen ohne chirurgischen Eingriff)
- Nachsorge-Untersuchungen in den ersten zwei Jahren
Nicht übernommen werden jedoch:
- Professionelle Zahnreinigung als Vorbehandlung
- Mikrobiologische Tests
- Laserbehandlung oder photodynamische Therapie
- Regenerative Maßnahmen (Knochenaufbau)
- Unterstützende Parodontitis-Therapie (UPT) nach zwei Jahren
- Antibiotika-Therapie (außer bei bestimmten Indikationen)
Warum eine Zahnzusatzversicherung sinnvoll ist
Eine gute Zahnzusatzversicherung schließt diese Lücken und übernimmt:
- Mehrere professionelle Zahnreinigungen pro Jahr (oft 100% Erstattung)
- Zusätzliche Diagnostik und moderne Therapieverfahren
- Lebenslange UPT-Sitzungen
- Notwendigen Zahnersatz bei Zahnverlust durch Parodontitis
Besonders wichtig: Viele Versicherungen bieten PZR-Flatrates an, bei denen Sie mehrmals jährlich zur professionellen Zahnreinigung gehen können, ohne zusätzliche Kosten. Dies ist gerade für Parodontitis-Patienten oder Risikopatienten von unschätzbarem Wert.
Wichtig zu wissen: Die meisten Zahnzusatzversicherungen haben Wartezeiten und Leistungsbegrenzungen in den ersten Jahren. Schließen Sie die Versicherung daher ab, bevor eine Parodontitis diagnostiziert wurde oder eine Behandlung angeraten ist. Bei bereits laufender Behandlung ist eine Versicherung meist nicht mehr möglich oder die Erkrankung wird vom Versicherungsschutz ausgeschlossen.

Sichern Sie sich umfassenden Schutz für Parodontitis-Behandlung und Prophylaxe – kostenlose Expertenberatung und Tarifvergleich
Mythen und Fakten rund um Parodontitis
Um das Thema Parodontitis ranken sich viele Missverständnisse. Hier klären wir die wichtigsten Irrtümer auf:
Mythos 1: “Zahnfleischbluten ist normal”
Fakt: Nein. Gesundes Zahnfleisch blutet nicht. Wenn Ihr Zahnfleisch beim Putzen oder bei der Verwendung von Zahnseide blutet, ist dies immer ein Warnsignal für eine Entzündung. Ignorieren Sie dieses Symptom nicht, sondern lassen Sie es zahnärztlich abklären.
Mythos 2: “Parodontitis betrifft nur ältere Menschen”
Fakt: Falsch. Während das Risiko mit dem Alter steigt, können auch junge Erwachsene betroffen sein. Es gibt sogar aggressive Formen der Parodontitis, die bereits bei Jugendlichen auftreten. Die Früherkennung ist in jedem Alter wichtig.
Mythos 3: “Einmal behandelt, ist die Parodontitis geheilt”
Fakt: Parodontitis ist eine chronische Erkrankung. Die Behandlung kann die Entzündung stoppen und den Zustand stabilisieren, aber ohne lebenslange Nachsorge kommt es in den meisten Fällen zu einem Rückfall. Die unterstützende Parodontitis-Therapie ist daher unerlässlich.
Mythos 4: “Parodontitis ist nicht ansteckend”
Fakt: Teilweise falsch. Die Bakterien, die Parodontitis verursachen, können durch Speichelkontakt übertragen werden, etwa beim Küssen oder durch gemeinsam genutztes Besteck. Besonders bei Kindern sollten Eltern mit Parodontitis vorsichtig sein und keine Schnuller oder Löffel ablecken.
Mythos 5: “Fester schrubben hilft gegen Zahnfleischentzündung”
Fakt: Falsch und gefährlich. Zu starker Druck beim Zähneputzen schädigt das Zahnfleisch und den Zahnschmelz. Die richtige Putztechnik mit sanftem Druck ist entscheidend. Lassen Sie sich von Ihrem Zahnarzt oder der Prophylaxe-Assistentin die optimale Technik zeigen.
Häufig gestellte Fragen zu Parodontitis erkennen: Symptome, Stadien & Wann zum Zahnarzt
Wie erkenne ich, ob ich Parodontitis habe?
Die wichtigsten Warnsignale sind Zahnfleischbluten beim Putzen, geschwollenes oder dunkelrotes Zahnfleisch, Mundgeruch, empfindliche Zähne und sichtbarer Zahnfleischrückgang. Im fortgeschrittenen Stadium können Zähne locker werden. Da Parodontitis oft schmerzfrei verläuft, sind regelmäßige zahnärztliche Kontrollen zur Früherkennung entscheidend. Ihr Zahnarzt kann mittels Taschenmessung und Röntgenbildern eine sichere Diagnose stellen.
Ist Zahnfleischbluten immer ein Zeichen für Parodontitis?
Zahnfleischbluten ist das häufigste Frühsymptom einer Zahnfleischentzündung (Gingivitis), die sich zu einer Parodontitis entwickeln kann. Es kann aber auch andere Ursachen haben, etwa zu festes Putzen, hormonelle Veränderungen in der Schwangerschaft oder Vitamin-C-Mangel. In jedem Fall sollten Sie Zahnfleischbluten nicht ignorieren, sondern zahnärztlich abklären lassen. Gesundes Zahnfleisch blutet nicht.
Kann sich Parodontitis von selbst zurückbilden?
Nein. Eine einmal entstandene Parodontitis bildet sich nicht von selbst zurück. Im Frühstadium (Gingivitis) ist die Entzündung noch reversibel, aber sobald der Knochenabbau begonnen hat, ist dieser irreversibel. Ohne Behandlung schreitet die Erkrankung fort und führt zu Zahnverlust. Mit professioneller Therapie kann die Parodontitis jedoch gestoppt und der Zustand stabilisiert werden. Die Nachsorge ist dabei lebenslang notwendig.
Wie oft sollte ich zur professionellen Zahnreinigung bei Parodontitis-Risiko?
Bei niedrigem Risiko reichen 1-2 professionelle Zahnreinigungen pro Jahr. Risikopatienten (Raucher, Diabetiker, genetische Veranlagung) sollten 3-4x jährlich zur PZR. Nach einer Parodontitis-Behandlung ist die unterstützende Parodontitis-Therapie (UPT) alle 3-4 Monate lebenslang erforderlich. Ihr Zahnarzt erstellt einen individuellen Recall-Plan basierend auf Ihrem persönlichen Risikoprofil.
Was kostet eine Parodontitis-Behandlung?
Die Kosten variieren je nach Stadium und Behandlungsumfang. Die systematische Parodontitis-Therapie (geschlossene Kürettage) wird seit 2021 von den gesetzlichen Krankenkassen übernommen. Zusatzleistungen wie professionelle Zahnreinigung (80-150 € pro Sitzung), mikrobiologische Tests (100-200 €) oder chirurgische Maßnahmen (300-1.500 € pro Quadrant) müssen meist selbst bezahlt werden. Eine Zahnzusatzversicherung kann diese Kosten übernehmen.
Ist Parodontitis ansteckend?
Die Bakterien, die Parodontitis verursachen, können durch Speichelkontakt übertragen werden, etwa beim Küssen oder durch gemeinsam genutztes Besteck. Ob sich daraus eine Parodontitis entwickelt, hängt jedoch von vielen Faktoren ab, insbesondere von der individuellen Immunantwort und der Mundhygiene. Partner von Parodontitis-Patienten sollten besonders auf ihre Mundgesundheit achten. Bei Kindern sollten Eltern mit Parodontitis Schnuller oder Löffel nicht ablecken.
Kann ich mit Parodontitis Implantate bekommen?
Ja, aber die Parodontitis muss zunächst erfolgreich behandelt und stabilisiert sein. Aktive Entzündungen und fortschreitender Knochenabbau sind Kontraindikationen für Implantate. Nach erfolgreicher Parodontitis-Therapie und einer stabilen Phase von mindestens 6-12 Monaten können Implantate gesetzt werden. Parodontitis-Patienten haben jedoch ein erhöhtes Risiko für Periimplantitis (Entzündung um das Implantat) und benötigen besonders engmaschige Nachsorge.
Hilft Ölziehen gegen Parodontitis?
Ölziehen kann als ergänzende Maßnahme die Mundgesundheit unterstützen und die Bakterienzahl reduzieren. Es ersetzt jedoch keinesfalls die mechanische Zahnreinigung mit Zahnbürste und Zahnseide oder die professionelle zahnärztliche Behandlung. Bei bestehender Parodontitis ist eine fachgerechte Therapie durch den Zahnarzt unerlässlich. Ölziehen kann die Nachsorge unterstützen, aber nicht die Hauptbehandlung ersetzen.
Welche Rolle spielt Stress bei Parodontitis?
Chronischer Stress schwächt das Immunsystem und erhöht die Anfälligkeit für Entzündungen, einschließlich Parodontitis. Zudem führt Stress häufig zu Zähneknirschen (Bruxismus), was die Zähne zusätzlich belastet. Stresshormone wie Cortisol beeinträchtigen die Wundheilung und fördern Entzündungsprozesse. Stressmanagement, ausreichend Schlaf und Entspannungstechniken können daher zur Parodontitis-Prävention beitragen.
Kann Parodontitis zu Zahnverlust führen?
Ja, Parodontitis ist die Hauptursache für Zahnverlust bei Erwachsenen über 40 Jahren. Im fortgeschrittenen Stadium führt der Abbau des Kieferknochens dazu, dass Zähne ihren Halt verlieren und ausfallen oder gezogen werden müssen. Ohne Behandlung verlieren Parodontitis-Patienten durchschnittlich 0,5-1 Zahn pro Jahr. Mit konsequenter Therapie und Nachsorge kann der Zahnverlust jedoch in den meisten Fällen verhindert oder zumindest deutlich verzögert werden.
Fazit: Früherkennung rettet Zähne
Parodontitis erkennen ist der erste Schritt zur erfolgreichen Behandlung. Die Erkrankung entwickelt sich schleichend und oft schmerzfrei, weshalb viele Betroffene sie erst in fortgeschrittenen Stadien bemerken. Achten Sie auf die wichtigsten Warnsignale wie Zahnfleischbluten, geschwollenes Zahnfleisch, Mundgeruch und Zahnfleischrückgang. Je früher Sie handeln, desto besser sind die Chancen, Ihre natürlichen Zähne zu erhalten.
Die moderne Parodontologie bietet wirksame Behandlungsmöglichkeiten, die den Krankheitsverlauf stoppen können. Entscheidend ist jedoch Ihre aktive Mitarbeit: Optimale häusliche Mundhygiene, regelmäßige professionelle Zahnreinigungen und lebenslange Nachsorge sind die Säulen des Erfolgs. Risikopatienten wie Raucher, Diabetiker oder Menschen mit genetischer Veranlagung sollten besonders wachsam sein und engmaschige Kontrollen wahrnehmen.
Die Kosten für Prophylaxe und Behandlung können erheblich sein, besonders wenn eine lebenslange unterstützende Therapie erforderlich ist. Eine gute Zahnzusatzversicherung schließt die Lücken der gesetzlichen Krankenversicherung und ermöglicht Ihnen optimale Vorsorge und Behandlung ohne finanzielle Sorgen. Schließen Sie die Versicherung idealerweise ab, bevor Probleme auftreten – denn bei bereits diagnostizierter Parodontitis ist eine Versicherung meist nicht mehr möglich.
Denken Sie daran: Ihre Mundgesundheit beeinflusst Ihren gesamten Körper. Parodontitis ist mehr als nur ein Zahnproblem – sie erhöht das Risiko für Herzerkrankungen, Schlaganfall und Diabetes-Komplikationen. Investieren Sie in Ihre Zahngesundheit, es lohnt sich in jeder Hinsicht.

Schützen Sie sich vor hohen Kosten für Parodontitis-Behandlung und Prophylaxe – unsere Experten beraten Sie unverbindlich und finden die passende Zahnzusatzversicherung für Ihre Bedürfnisse
Disclaimer: Dieser Artikel dient der allgemeinen Information und ersetzt keine professionelle zahnmedizinische Beratung, Diagnose oder Behandlung. Bei Verdacht auf Parodontitis oder anderen Zahnproblemen konsultieren Sie bitte Ihren Zahnarzt. Die genannten Kosten und Behandlungsmethoden können je nach individueller Situation variieren. Stand: 2026